Организм человека по-разному реагирует на аутоиммунные заболевания - состояния, при которых иммунная система организма атакует собственные здоровые ткани. В зависимости от вашего состояния аутоиммунное заболевание может поражать различные участки тела, включая суставы, мышцы и органы. Кожа также часто поражается аутоиммунными заболеваниями.
Существует множество различных типов аутоиммунных кожных заболеваний, и каждый уникален по типу вызываемых симптомов, их конкретным причинам и факторам риска, а также по способам их диагностики и лечения. Вот что вам нужно знать о типах, симптомах, причинах и лечении аутоиммунных кожных заболеваний.
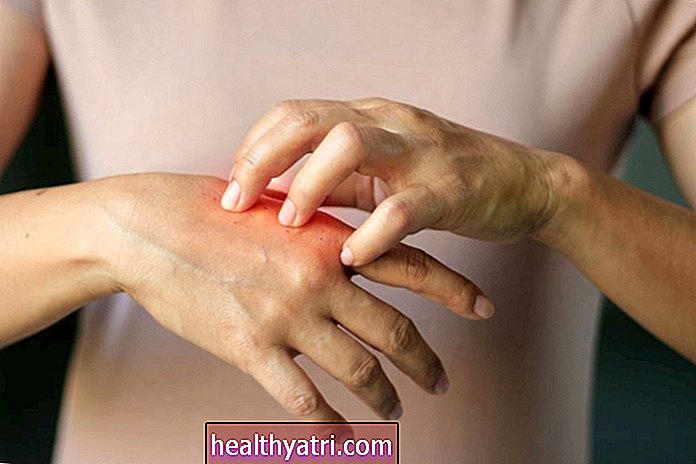
Анупонг Тхонгчан / EyeEm / Getty ImagesТипы аутоиммунных заболеваний кожи
Есть много различных типов аутоиммунных кожных заболеваний, и они вызваны атакой иммунной системы на здоровые клетки кожи.
Псориаз
Псориаз заставляет иммунную систему становиться сверхактивной и ускоряет рост клеток кожи. Клетки кожи будут накапливаться в виде слоев красных бляшек, покрытых белыми чешуйками. Бляшки могут образовываться на любом участке тела, но чаще всего они возникают на коже черепа, пояснице, локтях и коленях.
Заболевание, как правило, передается в семье, и нередко оно бывает у нескольких членов семьи. В 2013 году псориаз поразил 7,4 миллиона взрослых американцев, и это число продолжает расти.
Псориаз обычно появляется в раннем взрослом возрасте, но может поразить любого, независимо от возраста. У большинства людей псориаз поражает лишь несколько участков тела. Тяжелый псориаз может поражать большие участки тела. Кожные бляшки от псориаза заживают, а затем возвращаются в разное время на протяжении вашей жизни.
Склеродермия
Склеродермия - заболевание соединительной ткани, характеризующееся утолщением и уплотнением кожи. Соединительная ткань - это ткань, которая соединяет, поддерживает и разделяет все типы тканей тела. Склеродермия бывает локализованной или системной.
При локализованной склеродермии заболевание поражает в основном кожу, но также может поражать кости и мышцы. Системная склеродермия поражает не только кожу, кости и мышцы - она может поражать внутренние органы, включая сердце, легкие, пищеварительный тракт, почки и многое другое. Тяжесть и исход склеродермии различаются от человека к человеку.
По данным Фонда склеродермии, около 300 000 американцев живут со склеродермией, и треть из них страдает системной склеродермией. Мужчины и женщины подвержены риску, но женщины составляют 80% случаев.
Хотя заболевание может поразить любого, независимо от возраста, системная склеродермия обычно диагностируется в возрасте от 30 до 50 лет, а локализованная склеродермия проявляется до 40 лет.
Волчанка кожи
Кожная волчанка, также называемая кожной волчанкой, представляет собой аутоиммунное заболевание кожи, при котором иммунная система атакует здоровые клетки кожи и повреждает кожу. Кожные симптомы включают покраснение, зуд, боль и рубцы.
По данным Американского фонда волчанки, примерно у двух третей людей с системной красной волчанкой (СКВ) развивается кожная волчанка. Кожная волчанка также возникает сама по себе. СКВ Волчанка - наиболее серьезный тип волчанки, поражающий суставы, мозг, почки, сердце, кровеносные сосуды и многое другое.
Хотя кожную волчанку нельзя вылечить, ее можно эффективно лечить. Лечение включает в себя лекарства, защиту кожи и изменение образа жизни.
Дерматомиозит
Дерматомиозит - это аутоиммунное заболевание, которое в первую очередь поражает мышцы, но также поражает кожу. Это связано с полимиозитом, другим аутоиммунным заболеванием, которое вызывает мышечную слабость, болезненность и жесткость. Люди с этими типами мышечных расстройств также могут испытывать затруднения при глотании и одышку.
Дерматомиозит и полимиозит имеют схожие симптомы, но дерматомиозит можно отличить по кожной сыпи, которая обычно появляется на верхней части тела. Дерматомиозит также вызывает утолщение и стягивание кожи и пурпурные веки.
Детская форма дерматомиозита отличается от взрослой. Ювенильный дерматомиозит (ЮДМ) вызывает жар, усталость, сыпь и мышечную слабость. Большинство причин JDM начинаются в возрасте от 5 до 10 лет, причем JDM поражает в два раза больше девочек, чем мальчиков.
Болезнь Бехчета
Болезнь Бехчета - редкое заболевание, вызывающее воспаление кровеносных сосудов по всему телу. Состояние вызывает язвы во рту, воспаление глаз, кожную сыпь и поражения половых органов.
По данным клиники Кливленда, болезнь Бехчета поражает 7 человек на 100 000 жителей США. Она гораздо более распространена во всем мире. Болезнь Бехчета может развиться у любого человека в любом возрасте, но симптомы часто проявляются в возрасте от 20 до 30 лет.
Тяжесть Бехчета варьируется от человека к человеку. Симптомы могут появляться и исчезать, и люди с этим заболеванием могут испытывать периоды ремиссии (когда болезнь останавливается или замедляется) и периоды обострения (высокая активность заболевания). Хотя это состояние нельзя вылечить, различные методы лечения могут помочь справиться с ним.
Глазной рубцовый пемфигоид
Глазной рубцовый пемфигоид (ОКП) - редкое аутоиммунное заболевание, которое поражает как кожу, так и слизистую оболочку глаз, особенно конъюнктиву - прозрачную ткань, покрывающую белую часть глаз и внутреннюю часть век.
У людей с ОКР на коже появляются волдыри и рубцы на конъюнктиве. Волдыри болезненны и сочатся, они могут образовываться на коже, во рту, носу, кишечнике, глазах и гениталиях.
При ОКП белые кровяные тельца атакуют кожу и слизистые оболочки. У людей с этим заболеванием может быть более одного участка кожи, и могут быть поражены оба глаза.
ОКП - системное аутоиммунное заболевание, которое требует длительного лечения. Его лечат лекарствами, чтобы успокоить иммунную систему и остановить или замедлить аутоиммунный процесс. Лечение важно, чтобы состояние не приводило к рубцеванию конъюнктивы и потере зрения.
Пузырчатка
Пемфигус - это аутоиммунное заболевание кожи, которое вызывает появление волдырей или шишек, заполненных гноем. Эти волдыри часто образуются на коже, но они также могут появляться на слизистых оболочках. Пузырьки при пузырчатке могут быть болезненными, опухшими и зудящими.
Пемфигус может поразить любого человека в любом возрасте, но чаще всего он диагностируется у людей в возрасте 40–60 лет, а у детей встречается редко.
Пемфигус может быть опасным для жизни, если его не лечить. Лечение, чаще всего кортикостероиды, может помочь справиться с этим состоянием.
Буллезный эпидермолиз
Существует много форм буллезного эпидермолиза, но только одна из них является аутоиммунной - приобретенный буллезный эпидермолиз (EBA). Все формы состояния вызывают образование пузырей, наполненных жидкостью, в ответ на травмы, которые обычно не вызывают реакции.
EBA вызывает волдыри на руках и ногах, а также на слизистых оболочках. Диагностика этого состояния может быть сложной задачей, но отличительной особенностью EBA является то, что оно поражает взрослых в возрасте от 30 до 40 лет.
Основная причина EBA неизвестна. Однако исследователи считают, что здесь может быть генетический компонент, потому что заболевание может затронуть нескольких членов семьи.
Буллезный пемфигоид
Буллезный пемфигоид - редкое аутоиммунное заболевание кожи, которое вызывает образование больших жидких волдырей. Эти волдыри часто появляются на руках, ногах, туловище и во рту.
По данным клиники Кливленда, буллезный пемфигоид в основном поражает людей старше 60 лет, но может появляться и у более молодых людей. Он, как правило, более распространен в западном мире и в равной степени поражает мужчин и женщин.
Буллезный пемфигоид возникает, когда иммунная система атакует тонкий слой кожной ткани чуть ниже внешнего слоя. Иногда заболевание проходит само по себе, но также может потребоваться много лет, чтобы вылечить его.
Лечение может помочь заживить волдыри, облегчить зуд, уменьшить воспаление кожи и подавить иммунную систему. Но буллезный пемфигоид может быть опасным для жизни, особенно у пожилых людей, имеющих проблемы со здоровьем.
Симптомы аутоиммунного состояния кожи
Кожа - самый большой орган вашего тела. Он служит защитным барьером для тела от травм, а также помогает выполнять многие функции организма, например регулировать внутреннюю температуру тела.
В то время как кожа состоит из пяти отдельных слоев кожи, и два верхних наиболее часто поражаются аутоиммунными кожными заболеваниями. Верхний слой называется эпидермисом, и это самый внешний слой. Нижележащий слой - дерма, он содержит жизненно важные клетки, ткани и структуры.
Эти два слоя удерживаются вместе с белками и другими структурами. Когда происходит разделение двух слоев, могут образовываться волдыри. Эти волдыри могут быть маленькими или большими и содержать жидкость, содержащую омертвевшую или поврежденную кожу.
Некоторые волдыри возникают в результате травм кожи. При аутоиммунных кожных заболеваниях образуются волдыри, потому что организм вырабатывает антитела, которые атакуют белки, необходимые для здоровья и функционирования кожи. Иногда волдыри могут открываться и превращаться в открытые язвы.
При других аутоиммунных кожных заболеваниях поражения также могут образовываться на слизистых оболочках - пищеводе, горле, полости рта и носовых путях, гениталиях и анусе. Волдыри также могут вызвать желудочно-кишечное кровотечение и проблемы с глотанием и дыханием.
Такие состояния, как псориаз, вызывают чрезмерный рост клеток кожи, которые накапливаются на поверхности кожи. Эти бляшки могут гореть, покалывать и чесаться.
Другие симптомы аутоиммунных кожных заболеваний включают:
- Хроническая усталость
- Воспаление кожи (отек)
- Небольшие пятна красной чешуйчатой кожи
- Рубцевание кожи
- Сухая потрескавшаяся кожа, которая может кровоточить или чесаться.
- Утолщенные, без ямок и ребристые ногти
- Жесткие и опухшие суставы
Причины
Аутоиммунные кожные заболевания возникают из-за того, что иммунная система организма атакует собственные здоровые ткани. Иммунная система обычно вырабатывает антитела - белки, которые реагируют против бактерий, вирусов и токсинов.
Когда эти антитела атакуют здоровые ткани, они называются аутоантителами. При аутоиммунных заболеваниях кожи аутоантитела атакуют клетки кожи или ткани коллагена. Точные причины нарушения работы иммунной системы при аутоиммунных кожных заболеваниях неизвестны.
Исследователи связывают множество триггеров развития этих состояний, включая ультрафиолетовое излучение (от солнца), гормоны, инфекции и определенные продукты. Некоторые лекарства, отпускаемые по рецепту, могут играть определенную роль в развитии этих расстройств. Стресс также может вызывать аутоиммунные кожные заболевания.
Исследователи считают, что некоторые люди имеют генетическую предрасположенность к определенным аутоиммунным кожным заболеваниям. Люди с определенными генами имеют повышенный риск развития определенного кожного заболевания, но только при наличии других триггерных факторов.
Диагностика
Если ваш врач считает, что у вас может быть аутоиммунное заболевание кожи, он попросит вас предоставить подробную историю болезни и симптомов, а также проведет физический осмотр вашей кожи. Диагноз можно подтвердить с помощью анализа крови и / или биопсии кожи.
Анализы крови могут выявить аутоантитела, связанные с конкретным аутоиммунным заболеванием кожи. Выявив, какой белок аутоантитела вызвал кожные симптомы, можно поставить точный диагноз.
Биопсия кожи включает взятие небольшого образца пораженной ткани для исследования под микроскопом для поиска конкретных результатов, указывающих на конкретное состояние.Многие аутоиммунные кожные заболевания диагностируются с помощью прямой иммунофлуоресценции (DIF) для тестирования образца биопсии кожи.
DIF считается золотым стандартом для диагностики нескольких типов аутоиммунных кожных заболеваний, включая кожную волчанку, глазной рубцовый пемфигоид, пузырчатку, буллезный эпидермолиз и буллезный пемфигоид.
DIF использует специальный краситель для окрашивания образца, поэтому аутоантитела можно увидеть под специальным микроскопом. Подтвердив наличие специфических антител, можно диагностировать правильное аутоиммунное заболевание кожи.
Уход
Лечение аутоиммунных кожных заболеваний включает устранение симптомов, снижение активности иммунной системы и предотвращение осложнений, связанных с этими состояниями. Как правило, чем менее распространены кожные симптомы, тем легче вылечить аутоиммунное кожное заболевание.
Наиболее часто назначаемым лечением аутоиммунных кожных заболеваний являются кортикостероиды, такие как преднизон. Эти препараты будут имитировать действие гормонов, которые естественным образом вырабатывает ваш организм для подавления воспаления.
Кортикостероиды - эффективные методы лечения, но их нельзя использовать в течение длительного времени, поскольку они могут вызвать серьезные побочные эффекты.
Дополнительные методы лечения аутоиммунных кожных заболеваний включают иммунодепрессанты. Эти препараты предназначены для подавления иммунной системы или уменьшения эффектов сверхактивной иммунной системы. Иммунодепрессанты можно назначать отдельно или их можно сочетать.
Иммунодепрессанты, используемые для лечения аутоиммунных заболеваний кожи, включают:
- Ингибиторы янус-киназы, такие как Xeljanz (тофацитиниб)
- Ингибиторы кальциневрина, такие как циклоспорин
- Цитотоксические препараты, такие как Цитоксан (циклофосфамид), Имуран (азатиоприн) и метотрексат.
- Биопрепараты, такие как Orencia (абатацепт) и Humira (адалимумаб)
- Терапия с использованием моноклональных антител, например Simulect (базиликсимаб)
Ваш врач может также порекомендовать мази для местного применения для облегчения кожных симптомов и боли. Ультрафиолетовая терапия помогает при таких состояниях, как псориаз, облегчая кожные симптомы. А поскольку стресс может усугубить многие из этих состояний, методы управления стрессом, вероятно, будут частью вашего плана лечения.
Слово от Verywell
Жизнь с аутоиммунными кожными заболеваниями может быть сложной задачей, особенно потому, что эти состояния могут быть хорошо заметны. Кроме того, последствия этих условий могут иметь длительное влияние как на ваше физическое, так и на психическое благополучие.
Если вы испытываете симптомы аутоиммунного состояния кожи, обратитесь к врачу. Они могут помочь вам выяснить, что вызывает симптомы, и начать лечение.
Ранняя диагностика и лечение жизненно важны для того, чтобы вы продолжали наслаждаться хорошим качеством жизни. По мере появления новых методов лечения перспективы для людей с аутоиммунными кожными заболеваниями будут улучшаться.













-in-sleep.jpg)





-protocol-was-discontinued.jpg)




