Нейроэндокринные опухоли легких, также известные как нейроэндокринные карциномы легких, представляют собой спектр видов рака, которые возникают в нейроэндокринных клетках легких. Большинство из них классифицируются как мелкоклеточные карциномы легких (МРЛ), агрессивные виды рака, которые могут поражать нейроэндокринные и другие типы клеток. Другие - карциноидные опухоли, редкая и менее инвазивная форма рака, которая развивается только в нейроэндокринных клетках.
Нейроэндокринные опухоли легких относительно редки и составляют лишь около 2% всех случаев рака легких. Тем не менее, легкие являются вторым по распространенности местом обнаружения нейроэндокринных клеток после желудочно-кишечного тракта.
Долгосрочный прогноз нейроэндокринных опухолей, измеряемый пятилетней выживаемостью, обычно хороший по сравнению с другими формами рака легких.
Иллюстрация Эмили Робертс, Verywell
Типы нейроэндокринных опухолей легких
Нейроэндокринные клетки - это специализированные клетки, отвечающие за восстановление эпителиальных тканей, выстилающих дыхательные пути, кишечник и другие поверхности тела. Они функционируют как нейроны (нервные клетки), так и как эндокринные клетки (ответственные за секрецию гормонов).
Существует четыре различных типа нейроэндокринных опухолей (НЕТ) легких. NET может широко варьироваться по типу клеток, агрессивности, реакции на лечение и прогнозу. Их общая черта заключается в том, что они обычно развиваются в центральных дыхательных путях, называемых бронхами, которые расположены ближе к середине грудной клетки.
Каждый тип нейроэндокринной опухоли легкого классифицируется по степени тяжести:
- Типичные карциноидные опухоли - это редкий тип опухоли, который развивается только в нейроэндокринных клетках. Они считаются нейроэндокринными опухолями низкой степени злокачественности, поскольку обычно растут медленно и с меньшей вероятностью распространяются (метастазируют). Под микроскопом клетки больше похожи на нормальные клетки.
- Атипичные карциноидные опухоли связаны с типичными карциноидными опухолями, но встречаются гораздо реже.Они считаются промежуточными, потому что клетки менее дифференцированы и имеют тенденцию к более быстрому делению.
- Мелкоклеточный рак легкого (МРЛ) - наиболее распространенная форма нейроэндокринной опухоли. Он считается полноценным, потому что он агрессивен и с большей вероятностью распространяется. SCLC может вызывать рак в нейроэндокринных клетках, а также в клетках подслизистой оболочки дыхательных путей.
- Крупноклеточный рак легкого (LCC) - это тип немелкоклеточного рака легкого (NSCLC), который только в редких случаях вызывает нейроэндокринный рак легкого. Он дифференцируется от SCLC в основном по размеру клеток и также считается высокозлокачественным из-за повышенного потенциала метастазирования.
Симптомы нейроэндокринной опухоли легких
Поскольку нейроэндокринные опухоли, как правило, поражают крупные дыхательные пути, они обычно проявляются симптомами обструкции дыхательных путей, поскольку опухоль растет и начинает блокировать дыхательные пути.
Общие признаки и симптомы нейроэндокринных опухолей легких включают:
- Постоянный кашель
- Хрипы
- Одышка
- Охриплость
- Усталость
- Грудная боль
- Рецидивирующие легочные инфекции, такие как бронхит и пневмония.
- Кровохарканье
По мере прогрессирования болезни люди также часто теряют в весе необъяснимые причины.
Гормональные осложнения
Из-за роли нейроэндокринных клеток в производстве гормонов, НЕТ, как известно, секретирует чрезмерное количество гормонов и веществ аналогичного действия по мере роста и развития опухоли. Это может привести к появлению ряда общих и необычных симптомов.
Нейроэндокринные опухоли легких всех типов могут секретировать чрезмерное количество адренокортикотропного гормона (АКТГ), что приводит к состоянию, известному как синдром Кушинга. Симптомы включают увеличение веса, слабость, потемнение кожи и чрезмерный рост волос на теле и лице.
Нейроэндокринные опухоли легких иногда также могут вызывать чрезмерную выработку гормона роста (GH), что приводит к состоянию, известному как акромегалия, при котором кости лица, рук и ног могут расти ненормально.
В частности, карциноидные опухоли могут выделять избыток серотонина и простагландинов на своей стадии развития. Это может привести к состоянию, известному как карциноидный синдром, который проявляется покраснением лица, лицевыми повреждениями, диареей, учащенным пульсом и симптомами, подобными астме.
Нейроэндокринные опухоли легких также могут вызывать гормональный дисбаланс, который приводит к гиперкальциемии (аномально высокий уровень кальция в крови), вызывая мышечные судороги, спутанность сознания, нерегулярное сердцебиение и другие симптомы.
Причины
Иногда нейроэндокринные клетки могут ненормально делиться и расти, образуя раковые опухоли. Те, что возникают в легких, называются легочными нейроэндокринными опухолями. (Помимо легких, нейроэндокринные опухоли могут также развиваться в поджелудочной железе, толстой кишке, печени, прямой кишке, яичниках, предстательной железе, яичках, груди, щитовидной железе, тимусе, гипофизе и надпочечниках.)
Хотя причины нейроэндокринных опухолей неясны, было выявлено несколько факторов риска.
SCLC и LCC
SCLC и LCC тесно связаны с курением сигарет. Фактически, до 95% людей с этими формами рака легких являются либо нынешними, либо бывшими курильщиками.
Загрязнители окружающей среды и профессиональное воздействие канцерогенов (канцерогенных веществ) также являются распространенными факторами риска.
Средний возраст диагноза этих видов рака составляет около 70 лет, причем мужчины страдают больше, чем женщины.
Карциноидные опухоли
Основная причина карциноидных опухолей гораздо менее ясна. Они реже связаны с курением, загрязнением окружающей среды или профессиональными токсинами.
Эти опухоли можно найти у молодых людей и даже у детей. Женщины страдают чаще, чем мужчины, и белые страдают больше, чем небелые.
Считается, что генетика и семейный анамнез играют роль в развитии карциноидных опухолей. Карциноидные опухоли связаны с рядом генетических синдромов, таких как множественная эндокринная неоплазия 1 типа (MEN1).
Исследования показывают, что у 10% людей с МЭН1 разовьется карциноидная опухоль, причем каждый шестой делает это в возрасте до 21 года. Вероятность унаследования синдрома у детей, рожденных от родителей с МЭН1, составляет не менее 50/50. .
Диагностика
Диагностика нейроэндокринных опухолей обычно включает комбинацию анализов крови, визуализационных исследований и биопсии легких.
Анализы крови
Анализы крови не могут подтвердить нейроэндокринные опухоли, но они включены в диагностический процесс, поскольку могут помочь различить подтипы и, следовательно, степень заболевания.
Индекс пролиферации Ki67 - это тест на маркер крови, используемый для дифференциации опухолей высокой степени злокачественности от опухолей низкой степени злокачественности. Его также можно использовать для оценки ответа на лечение. Например, при карциноидных опухолях те, у кого Ki67 больше 15%, с большей вероятностью ответят на химиотерапию, тогда как те, у кого низкий уровень (менее 10%), более вероятно будет реагировать на лекарство, известное как аналог соматостатина.
Помимо выполнения общей биохимической панели для проверки на гиперкальциемию и другие отклонения, врач может назначить анализы крови для измерения уровня АКТГ, гормона роста и других гормонов. Обычно уровни гормонов имеют тенденцию быть чрезмерно высокими, когда нейроэндокринный рак легких находится на поздней стадии.
Визуальные исследования
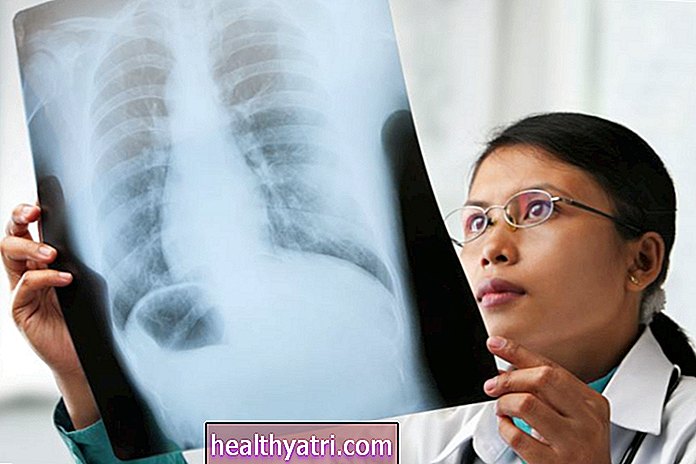
Рентген грудной клетки часто является первым тестом, проводимым при подозрении на рак легких, но карциноидные опухоли легко пропустить в 25% случаев. При раке легких в целом рентгеновские снимки грудной клетки, как правило, неэффективны и могут пропустить до девять из каждых 10 злокачественных новообразований на ранних стадиях.
Если есть подозрение на нейроэндокринный рак, ваш врач, скорее всего, назначит другие визуализационные исследования:
- Компьютерная томография (КТ) использует несколько рентгеновских снимков для создания трехмерных «срезов» внутренних органов и структур. При нейроэндокринном раке будут сканироваться как легкие, так и брюшная полость.
- Магнитно-резонансная томография (МРТ) позволяет создавать высокодетализированные изображения, особенно мягких тканей, с использованием мощных магнитных и радиоволн.
- Позитронно-эмиссионная томография (ПЭТ) использует умеренные радиоактивные индикаторы для обнаружения областей повышенной метаболической активности (как это происходит при раке). Это может помочь врачу определить, локализован ли рак или распространился ли он на другие части тела.
- Сцинтиграфия рецепторов соматостатина (SRS) - это новая процедура, в которой используется легкое радиоактивное гормоноподобное вещество, называемое октреотидом, которое может специфически связываться с карциноидными опухолями и идентифицировать их.
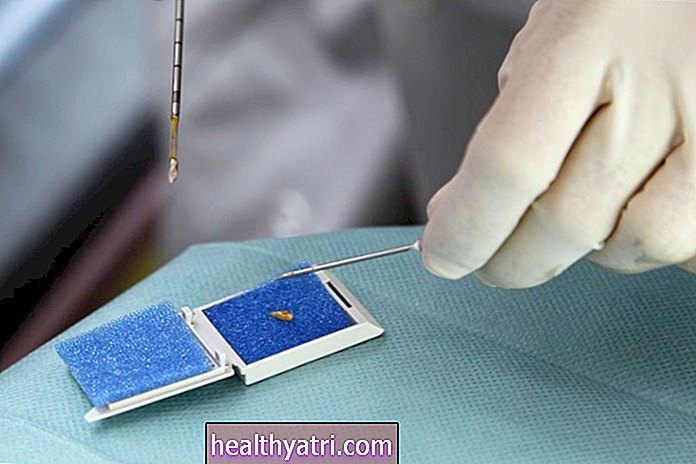
Биопсия легкого
Биопсия легкого считается золотым стандартом диагностики рака легких. Есть несколько способов получить образец ткани для оценки:
- Бронхоскопия - это процедура, при которой трубчатая камера вводится через рот в бронхи для наблюдения за дыхательными путями. Во время процедуры через прицел можно пропустить специальную насадку для получения образца ткани.
- Эндобронхиальное ультразвуковое исследование - это аналогичная процедура, при которой через рот вводят узкий ультразвуковой датчик для визуализации центральных дыхательных путей и получения образцов ткани.
- Аспирация тонкой иглой (FNA) включает введение полой иглы в грудную клетку для извлечения небольшого образца опухолевой ткани.
- Лапароскопическая хирургия - это минимально инвазивная форма хирургии, при которой делаются "замочные" разрезы, чтобы можно было удалить аномальные образования и лимфатические узлы с помощью специального операционного оборудования.
- Открытая операция реже используется для получения образцов биопсии, если нет медицинских осложнений, которые мотивируют ее использование.
Положительный диагноз рака на основании биопсии легкого можно считать окончательным.
Стадия рака
После постановки диагноза нейроэндокринного рака легкого проводится стадия, позволяющая определить степень тяжести заболевания, назначить соответствующее лечение и спрогнозировать вероятный исход (прогноз).
LCC и карциноидные опухоли классифицируются так же, как и немелкоклеточный рак легкого, с пятью стадиями от стадии 0 до стадии 4. Стадия основана на системе классификации TNM, которая характеризует злокачественное новообразование в зависимости от размера опухоли ( T), поражены ли лимфатические узлы (L) и метастазировало ли злокачественное новообразование (M). Стадии 0, 1, 2 и 3A считаются ранней стадией рака легкого, а стадии 3B и 4 - продвинутыми.
Мелкоклеточный рак легких имеет другую стадию. Вместо пяти этапов их два: ограниченный этап и экстенсивный этап. Ограниченная стадия МРЛ ограничена определенной частью легкого и имеет лучший прогноз, в то время как обширная стадия МРЛ распространилась и имеет плохой прогноз.
Лечение сеток высокого качества
Лечение нейроэндокринных опухолей легких может варьироваться в зависимости от типа опухоли, стадии рака, локализации опухоли и общего состояния здоровья человека, которого лечат.
Лечение нейроэндокринных опухолей высокой степени злокачественности ничем не отличается от лечения любой другой формы SCLC или LCC:
- Лечение SCLC может включать местные методы лечения (хирургическое вмешательство, лучевая терапия, абляционная терапия) и системные методы лечения (химиотерапия, таргетная терапия, иммунотерапия).
- Лечение LCC может включать хирургическое вмешательство, химиотерапию, лучевую терапию, таргетную терапию, иммунотерапию или их комбинацию.
Лечение сеток средней и низкой степени злокачественности
Этого нельзя сказать о карциноидных опухолях низкой и средней степени злокачественности, которые не реагируют на новые таргетные методы лечения и иммунотерапию некоторых немелкоклеточных опухолей легких. Даже химиотерапия и лучевая терапия не используются одинаково при карциноидных опухолях и имеют разную степень эффективности.
С учетом сказанного, карциноидные опухоли поддаются хирургическому вмешательству и другим лекарствам, которые обычно не используются в терапии рака легких.
Хирургия
Прогноз карциноидных опухолей намного лучше, чем при других типах рака легких. Когда это обнаруживается на ранних стадиях, операция может быть излечивающей.
При карциноидных опухолях на ранней стадии предпочтительным методом лечения является хирургическое вмешательство. В зависимости от размера опухоли врач может порекомендовать одно из следующего:
- Клиновая резекция, при которой буквально удаляется клин легочной ткани)
- Лобэктомия, при которой удаляется доля легкого)
- Пневмонэктомия, при которой удаляется все легкое
Окружающие лимфатические узлы также могут быть резецированы (удалены), поскольку они часто содержат раковые клетки. К ним относятся лимфатические узлы, расположенные там, где бронхи входят в легкие (прикорневые лимфатические узлы), или лимфатические узлы, расположенные между легкими (средостенные лимфатические узлы).
Какими бы радикальными ни были эти операции, многие люди могут жить полноценной активной жизнью, имея только одно легкое или часть легкого.
В отличие от большинства других типов рака легких, адъювантная химиотерапия или лучевая терапия (используемые для очистки от оставшихся раковых клеток) не используются после операции даже в случаях запущенной карциноидной опухоли.
Афинитор (Эверолимус)
Когда болезнь прогрессирует, лечение карциноидных опухолей становится более сложной задачей. В 2016 году биологический препарат Афинитор (эверолимус) был одобрен для лечения карциноидных опухолей легких первой линии, и было показано, что он значительно замедляет прогрессирование даже запущенных злокачественных новообразований.
Афинитор работает путем ингибирования белка, называемого мишенью рапамицина млекопитающих (mTOR), который регулирует рост клеток.
Этот препарат рекомендуется при прогрессирующих неоперабельных карциноидных опухолях, которые не выделяют гормоноподобные вещества (нефункциональные карциноиды). Было обнаружено, что Афинитор снижает прогрессирование как типичных, так и атипичных карциноидов, а также увеличивает время выживания. Взаимодействие с другими людьми
Афинитор принимается ежедневно, но может вызывать побочные эффекты по крайней мере у 30% пользователей, включая воспаление желудка, диарею, тошноту, лихорадку, сыпь и крапивницу.
Аналоги соматостатина
Аналоги соматостатина - это класс препаратов, которые давно используются для лечения карциноидных опухолей желудочно-кишечного тракта, как функциональных, так и нефункциональных. В настоящее время они рекомендуются в качестве лечения первой линии для людей с вялотекущими (медленно растущими) карциноидными опухолями легких, положительными по рецепторам соматостатина.
Лабораторные патологи могут определить, есть ли в карциноидной опухоли рецепторы соматостатина, подвергнув биопсированные ткани специальным пятнам. Если это так, это означает, что у опухоли есть точки прикрепления, за которые молекула лекарства может закрепиться.
Аналоги соматостатина не могут вылечить карциноидные опухоли, но могут временно уменьшить их размер вместе с сопутствующими симптомами. К аналогам соматостатина, обычно используемым при лечении карциноидных опухолей легких, относятся:
- Сандостатин (октреотид)
- Сигнифор (пасиреотид)
- Соматулин (ланреотид)
Химиотерапия и лучевая терапия
Карциноидные опухоли плохо поддаются лечению стандартными химиотерапевтическими препаратами. Даже в этом случае химиотерапия может использоваться для опухолей, которые не реагируют на другие формы терапии, особенно тех, которые имеют высокий индекс пролиферации Ki67.
Таргетные препараты, такие как Авастин (бевацизумаб), могут даже рассматриваться, когда другие варианты лечения не работают.
Лучевая терапия может быть вариантом лечения опухолей на ранних стадиях, когда операция невозможна. Специализированные методы, такие как стереотаксическая радиохирургия тела (SBRT), доставляют высокие дозы радиации в определенную область ткани и иногда могут давать результаты, аналогичные результатам, полученным при хирургии.
Радиоактивные препараты, такие как радиоактивный октреотид, используемый в сцинтиграфии рецепторов соматостатина, также могут использоваться в более высоких дозах для лечения карциноидных опухолей. Этот подход считается экспериментальным, но доказал свою эффективность для некоторых людей с запущенными карциноидными опухолями.
Поскольку относительно мало исследований рассматривало лучшие варианты лечения поздних карциноидных опухолей, в настоящее время для них не существует стандартизированного подхода.
• Иммунотерапия
• Радиационная терапия
• Хирургия (используется реже)
• Клинические испытания
• Химиотерапия
• Целенаправленная терапия
• Радиационная терапия
• Клинические испытания
Карциноидные опухоли
• Афинитор (эверолимус)
• Аналоги соматостатина
• Химиотерапия (используется реже)
• Лучевая терапия (используется реже)
• Клинические испытания
Прогноз
Прогноз для нейроэндокринных опухолей, вызванных SCLC и LCC, исторически плохой. Напротив, карциноидные опухоли низкой и средней степени злокачественности имеют лучшие результаты и гораздо более низкий риск метастазов.
Несмотря на то, что SCLC и LCC имеют в целом худшие прогнозы, улучшенная диагностика и лечение ежегодно увеличивают время выживания.
Слово от Verywell
Хотя скрининг на карциноидные опухоли не рекомендуется для широкой публики, некоторые врачи обычно проводят скрининг людей с множественной эндокринной неоплазией 1 типа, учитывая их повышенный риск. Для этих людей компьютерная томография грудной клетки может выполняться каждые три года, начиная с 20-летнего возраста. Тем не менее, существует мало доказательств того, что скрининг увеличивает время выживания.
Взрослые с высоким риском рака легких, связанного с курением, также могут пройти плановое обследование. Целевая группа профилактических услуг США в настоящее время рекомендует проводить скрининг рака легких для взрослых в возрасте от 50 до 80 лет, у которых есть 20-летняя история болезни и которые либо курят, либо бросили курить в течение последних 15 лет.
Если вы считаете, что вам следует пройти обследование, но оно вам еще не рекомендовано, поговорите со своим врачом.

-for-breast-cancer-treatment.jpg)



.jpg)