Science Picture Co. / Getty Images
Новые технологии стентов развиваются головокружительными темпами. Вот краткое руководство по новым видам стентов, находящихся в стадии разработки, и по тому, почему необходимы улучшенные стенты.
Для чего нужны стенты?
Стенты предназначены для предотвращения рестеноза коронарной артерии (или любой артерии) после ангиопластики атеросклеротической бляшки.
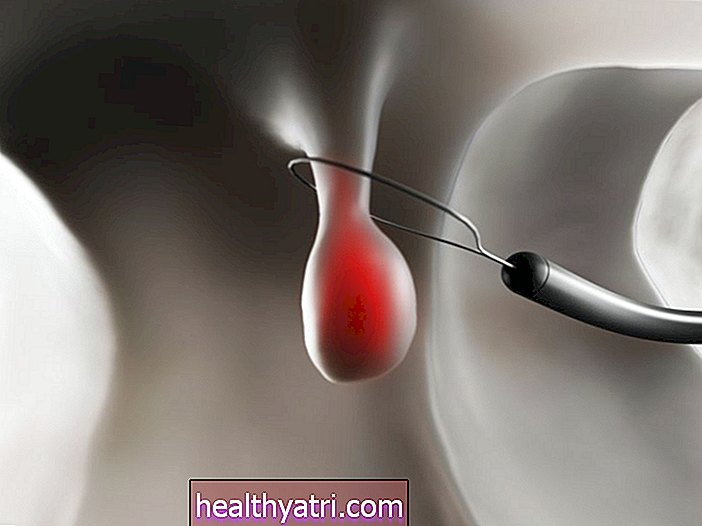
При ангиопластике баллонный катетер проходит через область обструкции в артерии, и баллон надувается, чтобы раздавить бляшку и снять закупорку. Стент - это металлический каркас, который развертывается во время надувания баллона, который обеспечивает механическую поддержку и помогает держать недавно обработанную артерию открытой.
Ранняя эволюция стент-технологии
Когда стенты были впервые использованы, они смогли снизить риск рестеноза после ангиопластики примерно наполовину, с примерно 20% до примерно 10% в течение 12 месяцев после процедуры. (Рестеноз, когда он возникает, обычно возникает в течение года.)
Стремясь еще больше снизить частоту рестеноза, разработчики стентов начали покрывать металлические стенты полимерами, содержащими лекарственные средства, направленные на подавление роста ткани в месте установки стента. Эти стенты называются стентами с лекарственным покрытием или DES. (Первоначальные стенты без лекарственного покрытия, напротив, стали известны как стенты без покрытия, или BMS.) DES был разработан с использованием ряда лекарств, в основном паклитаксела, эверолимуса или зотаролимуса.
DES оказался весьма успешным в снижении частоты рестенозов примерно до 5-6% за один год. Однако через несколько лет после того, как DES стал «золотым стандартом» стент-терапии, возникла новая проблема - поздний тромбоз.
Проблема позднего тромбоза
Тромбоз стента - это образование тромба внутри артерии в месте расположения стента. Тромбоз отличается от рестеноза, который представляет собой повторный рост ткани. Рестеноз, безусловно, представляет собой проблему, но, по крайней мере, когда он возникает, он имеет тенденцию возникать постепенно, так что обычно есть время для его лечения. Напротив, тромбоз стента обычно возникает внезапно, без предупреждения. Тромбоз стента обычно приводит к полному повреждению артерии и, следовательно, к инфаркту миокарда (сердечному приступу) или внезапной смерти.
Проблема раннего тромбоза (образование сгустка крови через несколько дней или недель после стентирования) была обнаружена в самые первые дни стентирования и была успешно решена путем назначения мощной антитромбоцитарной терапии в течение нескольких месяцев после стентирования. При использовании BMS этого подхода оказывается достаточно.
Однако через несколько лет широкого использования DES была обнаружена проблема позднего тромбоза стента, то есть внезапного тромбоза на месте стента, который возникает через год или два после процедуры. Поздний тромбоз стента так же катастрофичен, как и ранний тромбоз стента. Чтобы снизить риск, кардиологи теперь назначают антиагрегантную терапию на срок до года.
Поскольку использование сильнодействующих антитромбоцитарных препаратов само по себе сопряжено с риском, проблема позднего тромбоза стента подтолкнула разработчиков стентов к поиску нового типа стента, который устраняет или, по крайней мере, уменьшает эту проблему.
Новые технологии стента
Ведущая теория о том, почему DES может вызывать поздний тромбоз стента, основана на полимерном покрытии, используемом на этих стентах. Назначение полимерного покрытия - удерживать лекарство на месте и постепенно высвобождать его в течение недель или месяцев, чтобы подавить рост ткани и рестеноз. Однако после высвобождения лекарства полимер больше не служит.
Теперь исследователи полагают, что полимерные покрытия на DES могут сами по себе увеличивать воспаление и замедлять заживление в месте установки стента, тем самым увеличивая риск тромбоза стента. Они использовали три общих подхода к решению этой проблемы, и в настоящее время несколько компаний разрабатывают новые стенты, использующие все три из этих подходов.
«Лучшие» долговечные полимеры DES
Эти новые полимеры, по-видимому, вызывают меньше воспалений и способствуют лучшему заживлению тканей в месте лечения. Считается, что они существенно снижают риск позднего тромбоза. Эти стенты, которые обычно называют «DES второго поколения», сейчас широко используются во всем мире.
Биоабсорбируемые полимеры
DES (разработанный и изготовленный в США) был доступен в Европе в течение нескольких лет, в нем используется полимерное покрытие, которое абсорбируется (исчезает) в течение нескольких месяцев, оставляя стент без покрытия. Другими словами, эти стенты предлагают преимущества DES в течение первых нескольких месяцев (когда обычно возникает рестеноз), а затем они превращаются в BMS, что снижает риск позднего тромбоза. В октябре 2015 года стент Synergy (Boston Scientific) стал первым биорассасывающимся полимерным стентом, одобренным в США.
Было проведено несколько исследований по сравнению DES на основе биорассасывающихся полимеров с DES первого и второго поколения. По сравнению с DES первого поколения, поздний тромбоз стента уменьшается с помощью DES второго поколения и DES с биорассасывающимся полимером. Однако на данный момент нет никаких указаний на то, что DES с биорассасывающимся полимером работает лучше, чем DES второго поколения.
Более того, по крайней мере, до сих пор и DES второго поколения, и новый полимерный DES все еще требуют длительной терапии антитромбоцитарными препаратами.
Биорезорбируемые стенты
В стадии разработки находятся стенты, которые являются полностью биоразлагаемыми, то есть весь стент реабсорбируется и в конечном итоге полностью исчезает. Считается, что преимущества стентирования (эффект каркаса) больше не нужны через 9–12 месяцев после процедуры - стент больше не служит. Так почему бы не избавиться от этого? Было разработано несколько версий биорезорбируемых стентов, которые проходят активные клинические испытания.
Суть
Все удивительные разработки, которые мы наблюдаем сегодня в технологии стентов, безусловно, впечатляют, и кажется вероятным, что рано или поздно появятся стенты, которые приблизятся к устранению как рестеноза, так и тромбоза. Но мы должны помнить о нескольких вещах.
Во-первых, вся эта деятельность и все эти инвестиции в технологию стентов направлены на решение двух проблем (рестеноз и тромбоз стента), которые сами по себе вызваны нашими попытками лечить ишемическую болезнь сердца (ИБС) с помощью ангиопластики и стентов. Если бы у нас не было «необходимости» делать такого рода процедуры с самого начала, в таких монументальных усилиях не было бы необходимости.
И во-вторых, хотя кардиологи очень быстро стали рекомендовать инвазивное лечение ИБС, мы должны помнить, что на самом деле не было доказано, что стенты значительно снижают риск сердечных приступов или смерти у большинства пациентов со стабильной ИБС. Прежде чем вы согласитесь на установку стента, вам нужно поговорить со своим врачом о том, действительно ли стент будет полезен для вашего будущего, или вместо этого вы просто добавите новую проблему хронического лечения к той, которая у вас уже есть.










.jpg)